Дисплазия эпителия
В конце 20 века дисплазия эпителия охарактеризована решением экспертов Всемирной Организации Здравоохранения как сочетание трёх основных признаков:
- Атипическое развитие клеток эпителиальной ткани.
- Нарушение на стадии клеточной дифференцировки.
- Нарушение тканевой архитектоники.
Такое определение признаётся полным и точным. Дисплазия эпителия не ограничивается лишь клеточной атипией, носит глобальный характер. Комплекс элементов, составляющих эпителиальную ткань, подвергается патологической трансформации.
Содержание
Предшествующие аспекты дисплазии
Часто возникновения диспластических процессов в эпителиальных тканях не первичны. Как правило, предшествующим процессом становится развитие на фоне длительно текущего воспаления, реактивной гиперплазии клеток эпителия, нарушением процессов регенерации повреждённых клеток. В ряде случаев вместо гиперплазии развивается атрофическое изменение эпителиальных тканей. Такое сочетание считается вполне закономерным, процессы дисплазии и атрофии показывают единые генетические закономерности и механизмы формирования. В запуске процессов принимают участие гены, несущие ответственность за процессы клеточного митоза, стимулирующие пролиферативную активность клеток эпителия. Немаловажную роль играет ген-супрессор, который останавливает размножение и дифференциацию клеток, запускает процесс клеточного апоптоза.
Активация указанных генов вызывает либо гиперплазию, либо атрофию клеточных элементов эпителия.
При гистологических и биохимических исследованиях поражённых тканей обнаружено изменение нормальной выработки и функционирования активных веществ, регулирующих рост и развитие клеток. Сюда относится фактор роста клеток, рецепторы и адгезивные молекулы, факторы синтеза онкогенных белков.
В отдельных случаях определение дисплазии при описании предраковых изменений эпителиальных тканей в клинической практике специалистами не используется. Для постановки диагноза характеризующего патологический процесс в ряде систем организма используются специальные термины типа «аденоматоз» либо «железистая гиперплазия».
Степени тяжести течения дисплазии
В медицинской практике распространённой считается классификация дисплазии, которая проводится по степеням.
- Слабая степень.
- Умеренная.
- Выраженная или тяжёлая.
- Атипическая гиперплазия.
Критерием определения степени служит интенсивность атипического процесса в эпителиальных клетках.
По мере нарастания степени тяжести отмечается развитие изменений:
- Увеличение размеров клеточного ядра эпителиоцитов.
- Полиморфизм ядер и всего эпителиоцита.
- Гиперхроматизм при окрашивании препаратов.
- Изменение структуры хроматина, который образует грубые комки.
- Увеличение числа ядрышек клетки и их величины
- Активизация митоза.
Течение эпителиальной дисплазии способно носить прогрессирующий характер, быть стабильным и регрессирующим. Динамические трансформации в структуре клеток напрямую зависят от продолжительности течения патологического процесса и степени интенсивности.
Наиболее легкая степень эпителиальной дисплазии часто обнаруживает благоприятный прогноз и в 100% случаев подлежит обратному регрессированию. Чем выше степень активности патологического процесса, тем больше процент вероятности ракового перерождения клеток. В виде крайней степени развития дисплазии можно рассматривать появление cancer in situ.
Дисплазия тяжёлой степени
Выраженную дисплазию принято называть интраэпителиальной неоплазией. Состояние в клинической практике расценивается как облигатно предраковое. Можно считать тяжёлую дисплазию начальной стадией патоморфологических изменений, которые постепенно трансформируются в злокачественное новообразование.
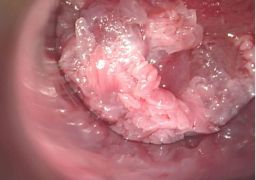
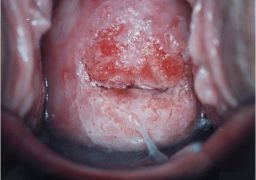
Гистологическая картина тяжёлой степени дисплазии показывает массу схожих черт с морфологией раковых клеток. Отличительной чертой признано отсутствие инвазии в прилежащие ткани. Это объясняет необходимость экстренного лечения и проведения ряда профилактических мероприятий при обнаружении у пациента признаков выраженной дисплазии. Лечение подобной стадии подразумевается обязательно хирургическим и носит радикальный характер. Пациент обязательно наблюдается у онколога.
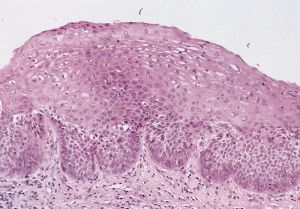
Дисплазия плоского эпителия
Нарушения тканевой структуры при дисплазии многослойного плоского эпителия выражаются в утрате дифференциации различных слоёв эпителия. Верхние слои плоского эпителия бывают замещены клеточными структурами, характерными для базального слоя с нарушением процесса их созревания, дифференциации и ороговения.
Клинически дисплазия многослойного плоского эпителия проявляется в виде очаговых участков пролиферации с нарушением вертикальной дифференциации, гиперплазией клеток базального слоя, атипичным полиморфизмом клеток, нарушением нормального окрашивания и увеличением размера ядер. Верхние слои эпителия обнаруживают явления гипекератоза и дискератоза. Все описанные патологические структурные элементы в определённой степени замещают собой нормальные клеточные пласты.
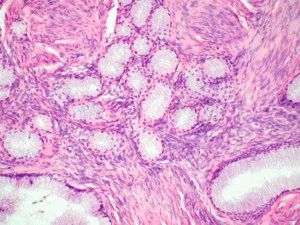
Дисплазия железистого эпителия
Для указанного типа дисплазии характерно нарушение клеточной структуры железистых протоков, атипическое развитие клеток, чрезмерно тесное расположение эпителиоцитов, усиление ветвистости протоков либо их уплощение. Возможно образование патологических разрастаний эпителиоцитов сосочкового слоя.
Дисплазия цилиндрического эпителия развивается часто в канале шейки матки. Способствовать развитию процесса могут нарушения гормонального баланса женщины, в частности, повышенное содержание в организме эстрогенов или прогестерона. Гормональный дисбаланс носит как эндогенный, так и экзогенный характер. Часто слабая атипия цилиндрического эпителия развивается в период вынашивания беременности, после родов, в результате приёма ряда гормональных препаратов. В таком случае характерным поражением будут мелкожелезистые гиперпластические образования. Нарушения пролиферации цилиндрического эпителия часто соседствуют с подобными нарушениями многослойного плоского эпителия. Это считается крайне важным критерием для лечения.
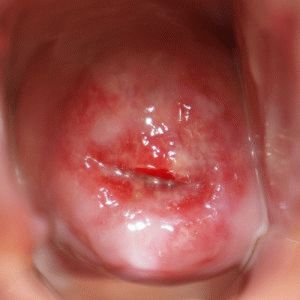
Дисплазия эпителия шейки матки
Самостоятельно лёгкая или умеренная форма не даёт субъективных клинических проявлений, в 10% случаев протекает бессимптомно. Как правило, симптомы обнаруживаются при присоединении воспаления, инфицирования бактериальной или грибковой флорой. Могут появиться симптомы, схожие с клиническими явлениями эндоцервицита – жжение, зуд, патологические выделения, иногда имеющие примесь крови.
Этиологические факторы, способствующие развитию диспластических процессов эпителия шейки матки, способны широко варьировать. Сюда относят механические воздействия и травмы, микроскопические дефекты, последствия воспалительных процессов, общий гормональный дисбаланс у женщины, снижение иммунной защиты, наличие в анамнезе беременностей, абортов и родов.
При благоприятном исходе дисплазия эпителия способна регрессировать самостоятельно.
Однако в ряде клинических вариантов дисплазия определяется лишь во время осуществления лабораторно-инструментальных процедур.
Диагностические исследования, способные выявить дисплазию:
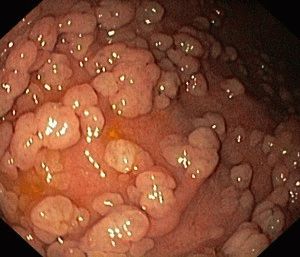
- Осмотр матки и шейки в гинекологических зеркалах. При осмотре обнаруживаются изменения, видимые невооружённым глазом. Изменяется окраска слизистой оболочки, разрастание эпителиальных слоев, наличие нехарактерных пятен на слизистой шейки матки, специфический блеск поражённых тканей.
- Кольпоскопия – осмотр с использованием специального оптического устройства, способного увеличивать рассматриваемый участок до 10 раз. Если шейку матки предварительно оросить раствором йодинола или Люголя, это позволит обнаружить дефекты эпителиальной ткани лёгкой степени, которые не видны невооружённым глазом.
- Гистологическое исследование позволит обнаружить характерные изменения структуры и пролиферативных функций клеток, описанные выше. Метод исследования считается наиболее достоверным и единственным, позволяющим определить степень тяжести процесса.
- Диагностика с помощью ПЦР-метода позволяет обнаружить онкогенные изменения в тканях и наличие в организме антител к вирусам. При проведении диагностических исследований необходимо помнить, что ряд инфекционных возбудителей способен давать во влагалищном мазке картину диспластического процесса. Учитывая это, обследование проводится максимально полным.
Лечение дисплазии
Перед назначением лечения в обязательном порядке проводится тщательное гистологическое исследование. От его результатов напрямую зависит выбор терапевтических методов.
Выбор метода лечения осуществляется врачом с учётом факторов:
- Возраст пациента.
- Степень выраженности диспластического процесса.
- Величина очага пролиферации.
- Наличие сопутствующих острых и хронических заболеваний.
- При лечении дисплазии эпителия матки учитывается возраст женщины, её потенциальная способность, желание к деторождению.
Часто применяются методы лечения:
- Назначение иммуномодулирующих лекарственных препаратов. Метод направлен на повышение иммунной активности организма и показан, когда дисплазия многослойного плоского эпителия занимает обширный участок слизистой или кожи. Учитывается склонность процесса к рецидивирующему течению.
- Хирургическое лечение осуществляется методами:
- Криогенная деструкция поражённого участка многослойного плоского эпителия с применением жидкого азота;
- Радиоволновой метод деструкции;
- Лазерная терапия с помощью углекислоты или аргона;
- Хирургическое иссечение очага поражения с помощью стандартного скальпеля.
В ряде случаев, когда возраст пациента молодой и дисплазия не превышает первой или второй степени тяжести, возможно избрать тактику выжидания. Такой метод избирается, когда очаг поражения имеет не слишком большие размеры. Высока степень вероятности того, что дисплазия сможет регрессировать самостоятельно без медицинского вмешательства. Каждые 3 месяца необходимо проводить диагностическое обследование.
Если наблюдается прогрессирование степени процесса при двукратном обследовании, ставится вопрос применения хирургических способов лечения.
Лечение тяжёлой степени осуществляется онкологом с помощью одного из хирургических методов. Прежде чем приступать к радикальному устранению проблемы, назначается курс противовоспалительного лечения, проводится полная санация поражённого очага. В ряде случаев методы способствуют уменьшению степени тяжести, даже полной регрессии патологического процесса.