Как вылечить боль в пояснице отдающую в ногу
Боль в пояснице – распространённое явление. Люди зрелого, среднего возраста обращаются к медикам с жалобами на поясничные боли.
Поясничная болезненность – симптом многих заболеваний. Для установления причины возникновения, придется посетить врачей. Сильная или ноющая боль в области поясницы – причина заболевания не только опорно-двигательного аппарата, но и внутренних органов. Самостоятельное лечение, без правильно поставленного диагноза, опасно.
При обследовании обнаруживаются опухоли спинного мозга или крестцового сплетения. В таких случаях болят поясница, ягодицы, конечности, нарушается потоотделение.
Иногда болевые ощущения в пояснице отсутствуют, пациент испытывает боли в ногах, если причины заболевания не выявлены, соответствующее лечение назначить невозможно.
Проявления болей в пояснице, отдающих в ногу, различны. По характеру болей, местам локализации, определяют причину возникновения.
Содержание
Какого характера бывают боли
- Вызываются спазмами поясничных мышц, ограничивают двигательную активность;
- Сосудистые нарушения провоцируют сильную боль, онемение ноги в области стопы. При сосудистых нарушениях появляется чувство ползания мурашек, чувствительность больной конечности снижается, стопа холодеет;
- Тупая боль в пояснице, переходящая на заднюю поверхность ноги, доходящая до стопы;
- Нейродистрофические процессы вызывают нарушение обменного процесса в нервных тканях и волокнах, порождают боли жгучего характера в ночное время. Кожа на ноге истончается, при запущенной форме заболевания возможно появление язвочек;
- Смещение пульпозного ядра в поражённом диске при резких движениях, наклонах вызывает боль в виде прострелов;
- Болевые ощущения тянущего характера по передней, боковой поверхности ноги (по линии лампаса).
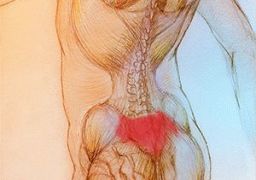
- Локализация боли зависит от стороны возникновения воспалительных процессов. Если воспаление двухстороннее, болят обе стороны крестцового отдела спины, обе конечности.
Основания для возникновения поясничных болей
Интенсивность и протекание болезненных симптомов, отдающих в правую или левую ногу, зависит от стадии развития патологических изменений, от переносимости, терпимости болей пациентом (болевой порог).
Боль в отделе поясничного столба – следствие нарушения обменных процессов в позвоночнике, хрящевая ткань межпозвонковых дисков утрачивает эластичность, уплотняется. Происходит постепенная деформация дисков, что приводит к сдавливанию нервных окончаний, сосудов рядом с деформированным диском, ткани и мышцы лишаются достаточного кровоснабжения. Позвоночник питается за счёт окружающих мышц, недостаток питания приводит к патологическим необратимым изменениям структуры позвоночника.
Причина поясничных болей – инфекционные и воспалительные неинфекционные заболевания.
Проявления корешкового синдрома
Чаще пациенты обращаются с жалобами на боли в пояснице, иррадиирущие (отдающие) в заднюю поверхность левой или правой ноги. Возникают ощущения вследствие воспаления сдавленных корешков седалищного нерва (пояснично – крестцовый радикулит). Это крупнейший нерв человеческого организма, самый длинный. Проходит от позвоночника через ягодицу, по длине ноги до пальцев ступни. Строение нерва объясняет его уязвимость. Причины болей:
- Чрезмерные физические нагрузки;
- Наличие поясничных грыж, протрузий;
- Переохлаждение;
- Наличие остеофитов (костных нарастаний).
Нервные корешки, ущемляясь, вызывают боль, отдающую в левую или правую ягодицу и ногу. После поднятия тяжестей, резкого поворота в наклонном положении, возникает резкая, пронизывающая боль слева или справа. Усиливается при движениях, кашле, чихании, во время разговора.
Со временем боль притупляется. Через 5-7 дней начинается распространение боли на конечности. Желая уберечь конечность от нагрузок, причиняющих страдания, человек старается не наступать на ногу, держит в полусогнутом положении.
Симптомы корешкового синдрома: тянущая боль, конечность немеет, ощущение «бегающих мурашек», нарушается чувствительность. Иногда болят желудок и сердце, эти ощущения исчезают после устранения корешкового синдрома.
Требуется назначать сложное лечение, включающее анальгезирующие блокады, приём нестероидных противовоспалительных препаратов, мазей, хондропротекторов. При отсутствии противопоказаний, врач назначит массаж, электрофорез, другие физиопроцедуры.
С наступлением облегчения, начните делать комплекс упражнений для растяжения позвоночника, чтобы высвободить зажатые нервные корешки. Если лечение не начать вовремя, процесс дегенеративного разрушения будет продолжаться, зажатие корешков возрастет, нарушенный кровоток приведёт к атрофии мышц.
Болезненные состояния, вызываемые остеохондрозом
Это заболевание диагностируется все чаще. Причин его развития много:
- Наследственная предрасположенность;
- Неравномерно распределяемые физические нагрузки (сидячее положение в офисе сменяется интенсивными нагрузками в фитнес клубах);
- С раннего детства развивается нарушение осанки. В последние годы остеохондроз «помолодел», причина – малоподвижный образ жизни;
- Травма позвоночника;
- Нарушенный обмен веществ.
- Остеохондроз в поясничном отделе проявляется симптомами: раздражение нервных окончаний провоцирует тянущие боли, отдающие в ноги, подвижность спины ограничивается, пребывание в неудобных позах усиливает неприятные ощущения
В комплексное лечение включают гимнастические упражнения, укрепляющие мышечный корсет позвоночника. Начинать упражнения можно после того, как стихнут острые болевые проявления.
Болезненные состояния, вызываемые поясничными грыжами
Постоянно ноет поясница, тянет по правой или левой задней, боковой поверхности бедра, онемение пальцев ног, покалывание в ногах. Причина – поясничные грыжи. Пока грыжи небольших размеров (протрузии), заболевание проявляет себя болями в поясничном отделе. По мере увеличения грыж, компрессия на нервные окончания увеличивается, боль усиливается, появляется в ногах (справа или слева), от бедра и ниже, до стопы.
Боли бывают периодическими, затихая в состоянии покоя и обостряясь после нагрузок. В зависимости от зажатых нервных окончаний, болят бедро, голень, пятка, стопа. К этим симптомам присоединяется скованность поясницы, слабость в конечностях.
Неприятные ощущения размытые, локализуются в одном месте, тянет в разных частях ноги. Обширная симптоматика объясняется выпячиванием грыж на нескольких дисках, или на одном диске выступает несколько грыж. Тогда симптомы наслаиваются, болевые сигналы появляются справа и слева. Боль отдаёт с обеих сторон и при запущенном заболевании.
После установления диагноза, врач – невролог или вертебролог, назначает медикаментозное лечение. Прописываются противовоспалительные и обезболивающие средства, курс принятия хондропротекторов. Требуется наблюдение у врача. Назначается курс упражнений по рекомендации врача.
Профилактические меры для предохранения от возвратных болей
Чтобы меньше болела поясница при осложнениях, соблюдайте предостерегающие действия:
- не поднимайте тяжёлые предметы в наклонном положении, лучше это делать, присев, а спину держать прямо;
- для переноски, тяжести распределить равномерно на обе стороны;
- отказаться от обуви на каблуках, вследствие смещения центра тяжести усиливается нагрузка на позвоночник;
- спать на ортопедическом матрасе, он снижает нагрузку на поясницу;
- если беспокоит правая нога, спите на левом боку, положив между ног подушку, и наоборот;
- при длительном сидении или вынужденной неудобной позе, появляется лёгкая тянущая боль, отдающая в ногу. Смените позу или устройте короткую разминку;
- здоровый образ жизни, физические упражнения, выполняемые регулярно, устраняют причины, вызывающие заболевания позвоночника.
Лечение одних заболеваний противопоказано при наличии других патологий и провоцирует их развитие. Пройдите комплексную диагностику для ясности, почему возникают боли, только тогда проводите необходимую терапию.