Диффузный фасциит и его особенности
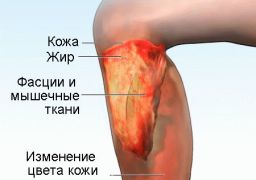
Диффузный (эозинофильный) фасциит, или болезнь Шульмана – относительно редкое заболевание соединительной ткани, характеризующееся поражением глубокой фасции, подкожной клетчатки, мышц, дермы. Количество описанных случаев заболевания невелико, ввиду подробного описания, врачи собрали достаточно информации о клинической картине фасциита. В мире описано более ста случаев болезни.
Для болезни типично уплотнение эпидермиса кожи, отеки, боли в суставах и мышцах. Для лабораторной диагностики применяются сложные лабораторные исследования. Лечение преимущественно медикаментозное.
Содержание
Общее описание
Диффузный фасциит – патология соединительной ткани с поражением кожи, подкожной клетчатки, мышц. Протекает на фоне эозинофилии (повышение числа эозинов в крови), гипергаммаглобулинемии (повышение в крови гамма-глобулина). Болезнь названа по имени американского врача, исследователя ревматизма Шульмана, учёный в 1970-х годах выделил заболевание в отдельную форму. Редкость заболевания поразительна: отечественная наука сталкивалась лишь с несколькими случаями.
Болеют преимущественно мужчины в возрасте от 25 до 60 лет. У женщин болезнь Шульмана встречается приблизительно в два раза реже. Начинается заболевание с общих симптомов, многие пациенты не подозревают развитие диффузного фасциита. Специфические симптомы появляются постепенно. Многие терапевты склонны считать, что у пациента развивается системная склеродермия либо прочее аутоиммунное заболевание.
Причины болезни
Причины эозинофильного фасциита изучены недостаточно ввиду редкости. Недостаточно изучены основные факторы риска заболевания. Известно, что эозинофильный фасциит развивается в результате действия перечисленных факторов.
- Чрезмерные нагрузки, в частности, подъем тяжестей. Спортсмены, практикующие виды спорта с чрезмерными силовыми нагрузками, входят в группу риска.
- Хирургические операции.
- Аллергии.
- Острые бактериальные и вирусные заболевания.
- Частые переохлаждения.
- Травмы, включая возникающие во время спортивных тренировок.
- Стрессы, нервное перенапряжение.
Немалое значение имеет генетический фактор. Избранныее врачи указывают, что болезнь Шульмана развивается у больных, чьи родственники болели склеродермией очагового типа, диабетом или ревматоидным артритом. Присутствует связь между указанным заболеванием и заболеваниями крови – тромбоцитопенией, лимфолейкозом, лимфогранулематозом.
Отдельные аутоиммунные патологии (лимфогранулематоз, полимиозит, синдром Съегрена, тиреоидит) способствуют развитию заболевания. Механизм развития кроется, по-видимому, в особенностях работы иммунной системы: она становится агрессивной по отношению к клеткам собственного организма.
Подтверждением аутоиммунного механизма развития болезни Шульмана служит анализ крови. У больных отмечается повышение в крови количества иммуноглобулина, гамма-глобулина. Воспаление глубоких фасций, образование воспалительного инфильтрата связано с аутоиммунной реакцией. Упомянутые воспалительные инфильтраты содержат эозинофилы, способствующие трансформации образований в фиброз.
Описана точка зрения, что болезнь развивается вследствие нарушения механизмов клеточного иммунитета. Однако вопрос, как прочие факторы, связанные с заболеванием, до конца не решены.
Патогенез болезни заключается в нарушении функционирования иммунитета, приводя к специфическим аутоиммунным реакциям.
При диффузном фасциите у больных отсутствует синдром Рейно (заболевание концевых артерий в верхних конечностях), висцеральная патология (специфическое поражение нервной системы).
Признаки диффузного фасциита
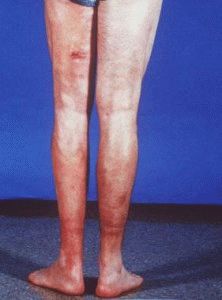
Картина симптомов болезни характерна наличием уплотнения мягких тканей рук и ног. Нарушается их двигательная активность. Развиваются сгибательные контрактуры в суставах пальцев. Сгибательная контрактура приобретает вид нарушения разгибания сустава в отличие от разгибательной контрактуры, когда сустав сложно сгибать. Диффузный фасциит прогрессирует остро – через несколько дней после действия провоцирующих факторов.
Сначала больного беспокоит общее недомогание, повышенная температура, боль в суставах и мышцах. На неблагоприятном фоне развивается болезненный отёк дистального отдела конечностей. Поражаются стопы, голени, бёдра, туловище. Редко отёк распространяется на пальцы, шею, туловище. Одновременно появляется ощущение стягивания кожи, зуд.
Движения в руках и ногах ограничены. Человек ощущает резкую слабость при подъёме по лестнице. В нижних конечностях и туловище возникает боль.
Обычно в начале заболевания структура кожи остается неизменной. Однако в местах развития уплотнений она натягивается, становится болезненной. Изредка верхний слой отличается повышенной пигментацией. При максимальном натяжении кожи на внутренних поверхностях бедра и плеч появляется синдром апельсиновой корки.
Исследование суставов показывает, что сочленения не изменены. При развитии болезни не обнаруживается артрит. Однако больных беспокоит боль в суставах, ошибочно принимаемая за воспаление. Выдвигаются жалобы на боль в мышцах. Однако клинических признаков миозита не обнаруживается.
Клинически не обнаруживается и поражение внутренних органов, нарушение питания суставов. Сказанное отличает фасциит от системной склеродермии. Больного беспокоит иногда повышение температуры до субфебрильных значений.
Лабораторные показатели крови
- Увеличение эозинофилии;
- Увеличение количества гамма-глобулина;
- Повышение скорости оседания эритроцитов до 20-30 мм в час у половины больных. Иногда СОЭ увеличивается до 40 и даже 50 мм в час;
- Повышение С-реактивного белка;
- Биохимические нарушения в виде повышения фибриногена, церулоплазмина;
- Повышается уровень иммуноглобулинов (незначительно).
Прогноз заболевания благоприятный. Если рано начато лечение, симптомы болезни полностью исчезают либо наступает ремиссия.
Особенности диагностики болезни
Своевременное распознавание заболевания затруднено ввиду редкости болезни. Однако больные с подозрением на эозинофильный фасциит направляются к ревматологу для углубленного анализа. Иногда требуется осмотр дерматолога для исключения заболеваний кожи.
Большое значение имеет наличие апельсиновой корки на коже, ограничение двигательной активности. Диагностическое значение показывает биохимический анализ кожи с верификацией данных гамма-глобулина, СОЭ, фибриногена. Положительный ревматоидный фактор заставляет думать о наличии болезни Шульмана.
Иногда пациенту ошибочно ставится диагноз «системная склеродермия», «тендовагинит» или «ревматоидный артрит». Это связано с недостаточной квалификацией врача и недостаточной изученностью заболевания. Поэтому важна дифференциальная диагностика: болезнь требуется отличать от системной склеродермии, подобных синдромов. Главные отличительные черты болезни Шульмана:
- Отсутствие синдрома Рейно;
- Отсутствие плотного отёка пальцев рук и кистей;
- При системной склеродермии у больного поражаются лёгкие и пищевод;
- При склеродермии Бушке развивается плотный отёк верхней части туловища. Характерное для эозинофильного фасциита поражение фасций отсутствует;
- При тендовагините поражение сустава несимметричное, в отличие от эозинофильного фасциита.
Решающее значение для диагностики имеет биопсия кожи, мышц, мышечных фасций.
Особенности лечения
Диффузный фасциит лечится особенно эффективно на ранних стадиях. Важно своевременно обнаружить болезнь. Запоздалое лечение менее эффективно. Однако возможно добиться стойкого эффекта благодаря длительному, комплексному лечению.
В терапии диффузного фасциита ведущее место имеет применение глюкокортикостероидов. В первую очередь, Преднизолон. В редких случаях назначаются большие (60 мг и больше) дозы препарата. Назначение Преднизолона – длительное, до снижения активности патологического процесса. Препарат полагается принимать до снижения объективных и субъективных признаков болезни. Известны случаи приёма Преднизолона длительно – до восьми лет.
Применение нестероидных противовоспалительных препаратов не даёт необходимой эффективности, в большинстве случаев не назначаются. Иногда препараты назначают в комбинации с Преднизолоном. Наиболее эффективный препарат группы – Циметидин. Дополнительно назначаются цитостатики (Азатиоприн). При выраженном фиброзе назначают D-пеницилламин. Дозировка цитостатиков – до 150 миллиграммов в сутки, а Д-пенициллин назначается до 600 мг в сутки.
При корректном назначении терапевтических мер, правильном выполнении больным рекомендаций врача патологические симптомы пропадают. Пациенты чувствуют облегчение состояния и заметное улучшение активных движений в суставах.
Показана местная противовоспалительная и противофиброзирующая терапия. Используют аппликации диметилсульфоксида, фонофорез Трилона Б. При условии, что активность патологического процесса снижена, применяют лечебную физкультуру и массаж. Лечебные теплые ванны способствуют улучшению состояния пациентов.
Только при неэффективности лечебных мероприятий показана гемосорбция. При этом из крови больного удаляются токсины, вредные белки, антигены и прочие агенты. В ходе процедуры из вены пациента осуществляется забор крови, которая поступает в ёмкость с сорбентом. Чужеродные вещества потом оседают, очищенная кровь вводится назад. Метод проявляет недостатки: риск возникновения коллаптоидного состояния и озноба.
При диффузном фасциите показаны аппликации Димексида. Препарат обладает указанным спектром действия:
- Иммунодепрессивное;
- Антибактериальное;
- Антифиброзное;
- Местное обезболивающее;
- Фибринолитическое.
Для аппликаций применяют раствор в концентрации 30-50 процентов. Время процедуры не превышает часа. Димексид не применяется во время беременности, при глаукоме, катаракте, при почечной или печёночной недостаточности.
Известны случаи спонтанного выздоровления от заболевания. При этом больные не обращались за врачебной помощью. Однако менее благоприятные варианты течения болезни приводили к формированию стойких контрактур суставов. Работоспособность человека снижалась. Отдельные редчайшие случаи характеризовались упорным течением болезни с прогрессирующей утратой мышечной силы и развитием деформаций суставов. По-видимому, в описанных случаях играет роль степень реакции иммунной системы и взаимодействие с клетками и тканями организма.
Профилактические мероприятия относительно заболевания не разработаны. Это связано с неясной этиологической картинной болезни.