Продольно-поперечное плоскостопие
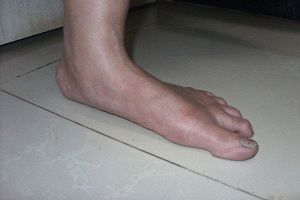
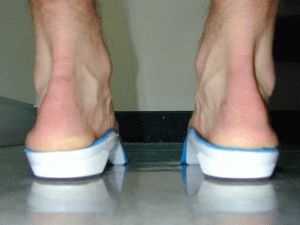
Продольно-поперечное плоскостопие формируется в случае уплощения двух сводов стопы (продольного и поперечного). Определяется во время внешнего осмотра стопы. Врач чётко замечает расширение ступни, нарушения походки.
Содержание
Патогенез болезни
При плоской стопе подошвенная фасция и сгибатели пальцев не функционируют нормально. У больных возникает продольное уплощение свода. Головки плюсневых костей опускаются. Происходит смещение большого пальца. Нарушается распределение нагрузки во время ходьбы.
Одновременно происходит деформация костей и суставов. Отдельные суставы стопы не способны функционировать в полноценном объёме. Происходит уплощение стопы в боковой проекции.
Причины возникновения продольно-поперечного плоскостопия
Продольно-поперечное плоскостопие бывает врождённым и приобретённым. Приблизительно в трёх процентах случаев возникает по генетическим причинам. Как правило, развитие болезни в указанном случае возникает постепенно. Врачи немедленно после рождения устанавливают физиологические нарушения в детской стопе.
Приобретённое плоскостопие развивается преимущественно в возрасте после 35 лет. Наиболее уязвимы – женщины, часто носящие обувь на высоком каблуке. Она сильно поднимает поперечный свод стопы. Сокращение подошвенной фасции приводит в конечном итоге к тому, что плюсневая связка напрягается сильнее.
Длительное ношение обуви на высоком каблуке опасно, у больного формируется искривление большого пальца стопы снаружи. Продольно-поперечное плоскостопие формируется интенсивнее, если человек носит узкую обувь, у пациента потеют ноги, больной страдает ожирением.
Плоскостопие развивается по причинам:
- Эндокринные болезни;
- Системные заболевания;
- Деформация стопы в результате нехватки витамина Д;
- Паралич мышц, поддерживающих свод стопы;
- Перенесённые травмы.
Клиническая картина заболевания
Смешанная форма плоскостопия не обнаруживает специфической выраженной картины. Пациента беспокоят симптомы, характерные при прочих патологических состояниях опорно-двигательного аппарата. У детей первые симптомы способны не проявляться, дети могут не высказывать жалоб.
Перечислим характерные симптомы плоскостопия:
- Появление ноющих болей при длительной физической нагрузке.
- Утомляемость ног и чувство тяжести. У больного часто возникает желание «размять ноги». У детей появляются боли во время ходьбы, ребёнок плохо переносит продолжительную ходьбу. Дети плачут, отказываются ходить и бегать.
- Отёк ног к вечеру. Иногда бывает выраженным. Пациента беспокоит тяжесть в области поясницы.
- Больной отмечает трудности с ношением повседневной обуви. Только ортопедические виды обуви улучшают ситуацию с ногами.
- Обувь интенсивнее стаптывается. У детей явление менее заметно.
- Появляются мозоли на ногах.
- Ступня деформируется (становится длиннее и шире). Особенно заметно у лиц старше сорока лет.
- У человека изменяется походка: ноги – широко расставлены и подсогнуты в больших суставах. Большую нагрузку на ноги в указанном случае перехватывает тазобедренный сустав.
Клиническая картина различается в зависимости от степеней продольного плоскостопия.
Степени плоскостопия
Поперечно-продольное плоскостопие выделяет три стадии.
- На первой стадии болезни клинические изменения минимальны. Пациенты не обращаются за врачебной помощью. И напрасно – на указанной стадии лечебные и реабилитационные мероприятия оказываются максимально действенными. Для предотвращения осложнений и дальнейшего развития болезни детей показывают врачу ежегодно, а взрослые проходят осмотры не реже раза в два – три года.
- Вторая стадия болезни характеризуется появлением сильных болей в ногах. Изменения в походке незначительны. Человек обычно обвиняет в симптомах некачественную обувь, использует ортопедические стельки, индивидуальная обувь помогает больному.
- На третьей стадии жалобы пациента нарастают. Нарушается осанка, заметно изменяется походка. Человек попадает в поле зрения врача-ортопеда. Иногда на приём пациента направляют невропатологи, терапевты и ревматологи.
Лечение плоскостопия
Лечение болезни происходит с участием травматолога после тщательной диагностики. Различают консервативное и оперативное лечение.
Консервативное лечение заключается в ограничении нагрузки на больные стопы, ношении ортопедических стелек и супинаторов. Важно снизить вес (ликвидировать лишние килограммы). При наличии симптомов воспаления суставной сумки врач назначает анальгетики и нестероидные противовоспалительные средства.
Часто назначается физиотерапия. Физиотерапевтическое лечение снижает нагрузку на стопы, уменьшает повышенный мышечный тонус стопы.
Консервативные способы лечения направлены на снижение болевых ощущений, замедление прогрессирования болезни. При неэффективности консервативного лечения назначается операция.
Операция рекомендована при сильных головных болях. Новейшие методики оперативного лечения минимизируют послеоперационный стресс для пациента и значительно сокращают время, необходимое для реабилитации. Нет необходимости применять гипсовые повязки и костыли.
Домашнее лечение плоскостопия
Лечение плоскостопия в домашних условиях показывает результат у взрослых и детей. Возможно использовать варианты лечения болезни в домашних условиях.
- Укрепление стопы обеспечивает естественный массаж стопы и избавляет от операции. Полезно ходить босиком – по траве, гальке, по неровной земле. Полезно плавание – оно укрепляет мышцы тела.
- В домашних условиях показаны умеренные физические нагрузки. Помните, именно умеренные. При отёках и болях занятия физкультурой недопустимы – важно принять меры для снятия неприятных симптомов.
- Гимнастика – способ лечения плоскостопия в домашних условиях. Наиболее подходящие комплексы упражнений подбирает врач.
- В домашних условиях обязательно делать массаж. Он полезен детям, тонизирует мышцы, улучшает кровоснабжение. Необходимо массировать голень по направлению к стопе, непосредственно стопы. Среди массажных движений нужно делать разминания, поглаживания.
- И детям, и взрослым важно выработать правильную походку. При ходьбе важно задействовать наружный край стопы.
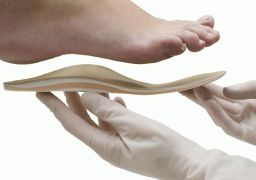
О ношении ортопедических стелек
Ортопедические стельки и супинаторы помогают избежать прогрессирования болезни и операции. Стельки помогают уменьшать нагрузку на стопы, суставы нижних конечностей и позвоночник. Супинаторы и ортопедические стельки смещают стопу внутрь, поддерживают нормальное положение тела. Их легко и удобно носить в домашних условиях.
Ортопедические стельки обеспечивают:
- Поддержку всех сводов стоп;
- Стельки создают защиту при длительной ходьбе и стоянии;
- Нормализируют кровообращение;
- С ортопедическими стельками возникает ощущение лёгкости в теле;
- Предупреждают развитие артрозов и ранних нарушений позвоночника;
- Уменьшают боли.
Ортопедические стельки полезны детям, когда происходит интенсивное формирование опорно-двигательного аппарата. Неокрепшие мышцы – главный патогенный фактор в развитии плоскостопия. Правильно подобранные стельки помогут избежать заболевания.
Профилактика плоскостопия
Чтобы избежать развития болезни, требуется:
- Следить, чтобы углы обуви не оказались узкими;
- Заниматься физкультурой;
- Следить за питанием и не допускать ожирения;
- Проходить профилактические медицинские осмотры, особенно важно для детей;
- Делать разминку при длительном стоянии и статической нагрузке;
- Носить качественную обувь;
- Лечить нарушения опорно-двигательного аппарата на ранних стадиях;
- Вести здоровый образ жизни.
Внимательное отношение к здоровью помогает избежать болезней опорно-двигательного аппарата и позволяет поддерживать его в здоровом состоянии. И получится избежать плоскостопия и осложнений, опасных для здоровья.